Oswaldo Gutiérrez Sotelo
Cardiólogo Electrofisiólogo. Profesor de Medicina. Servicio de Cardiología, Hospital “México”, San José Costa Rica
Resumen. Se presenta un caso clínico de un paciente portador de una miocardiopatía dilatada y de un cardiodesfibrilador implantable, quien consultó por varios “choques”; se discute la naturaleza de la arritmia que desencadenó la terapia.
Palabras clave. Miocardiopatía dilatada, cardiodesfibrilador implantable, choques
Abstract. Shocks in an implantable cardioverter-defibrillator: appropriate or inappropriate? The case of a patient with dilated cardiomyopathy and an implantable cardioverter-defibrillator is presented, who consulted for several shocks; the nature of the arrhythmia that triggered the therapy is discussed.
Keywords. Dilated cardiomyopathy, implantable cardioverter defibrillator, shocks
Caso clínico
Paciente masculino de 56 años, portador de una miocardiopatía dilata no coronaria, que fue diagnosticada por síntomas de insuficiencia cardiaca, sin historia de palpitaciones o síncope; electrocardiograma en ritmo sinusal, con complejos QRS angostos. Se implantó un desfibrilador DDD como terapia de prevención primaria de la muerte súbita cardiaca, bajo tratamiento médico óptimo. Se programaron dos zonas de detección: dos zonas de taquicardia ventricular (VT-1: ciclo=390 ms – 154 lpm) y una zona de fibrilación ventricular de 270 ms (222 lpm). Cuatro meses después del implante, el paciente presentó varios choques continuos (Figura 1), sin pródromos ni afectación del estado de consciencia. ¿Cuál es el mecanismo?
Discusión
El evento se inicia con una contracción prematura ventricular (Figura 2-A), la forma usual de inicio de una taquicardia ventricular; existe conducción retrógrada hacia el atrio en una relación 1:1; el primer intervalo ventrículo atrial (VA)=80 ms; el segundo=120 ms; los siguientes, prácticamente A y V simultáneos y constantes; no existe, por lo
tanto, disociación atrioventricular (AV) y el electrograma ventricular es idéntico al del ritmo sinusal; el intervalo AV presenta, al inicio, variación marcada: 450, 343 y 388 ms; adicionalmente, el dispositivo diagnostica fibrilación atrial concomitante (FA) o frecuencia atrial elevada (ATR). La taquicardia es registrada en la zona de detección de VT-1 y es tratada con estimulación antitaquicardia (VP, Figura 2-B); el acortamiento del ciclo de estimulación VV no es seguido en la misma proporción por el intervalo AA, el cual es más o menos constante; cuando cesa la estimulación, se observa una respuesta “V-A-V”, lo cual sugiere que la taquicardia fue encarrilada, sin disociarse ni interrumpirse, con un ciclo de retorno largo; en vista de la persistencia de la taquicardia, el dispositivo administró varios choques sin lograr revertirla; poco después del último choque (Figura 2-C), se observa un intervalo VA inicialmente largo, que se recupera progresiva y rápidamente, después del aturdimiento que producen los choques; pocos latidos después (Figura 2-D), la taquicardia cesa espontáneamente, cuyo último evento es un electrograma A. (Figura 2)
Los hallazgos descritos excluyen que este ritmo sea ventricular; el diagnóstico diferencial de una taquicardia supraventricular incluye la reentrada en el nodo AV, la reentrada atrioventricular que utiliza una vía accesoria, la taquicardia atrial y la taquicardia unional. La despolarización atrial y la ventricular prácticamente simultáneas, el electrograma ventricular durante la taquicardia idéntico al electrograma durante ritmo sinusal, el intervalo AV variable (vía lenta anterógrada) y el intervalo VA constante (vía rápida retrógrada, excepto en el inicio, durante la estimulación antitaquicardia o luego de los choques), una respuesta V-A-V luego del encarrilamiento de la taquicardia y su finalización con un electrograma A sugieren un mecanismo de reentrada en el nodo AV.1
La ausencia de onda delta en el electrocardiograma basal, el intervalo VA muy corto y las variaciones marcadas del intervalo AV –a menos que coexista una “doble fisiología
nodal”2 –, alejan la posibilidad que se trate de una reentrada que utiliza una vía accesoria; sin embargo, esta también exhibe una respuesta V-A-A luego del encarrilamiento y termina en A. Un ritmo unional automático no es común en este contexto clínico; se caracteriza por intervalos RR regulares y disociación AV; si existe conducción VA 1:1, los electrogramas A y V suelen ser simultáneos, tal como se observa después del último choque, pero no exhibe mayor variación de los intervalos VA, tal como se observa durante la estimulación antitaquicardia; la taquicardia atrial paroxística con conducción AV 1:1 se caracteriza por un intervalo RP mayor que el PR (o un intervalo VA mayor que AV), exhibe una respuesta V-A-A-V luego del encarrilamiento y suele finalizar con un electrograma V.
Se ha descrito una mayor incidencia de reentrada en el nodo AV en pacientes portadores de cardiodesfibriladores implantables, que se ha asociado al sesgo de detección o
a cambios hipotéticos que pueden ocurrir en relación a la cardiopatía subyacente.3
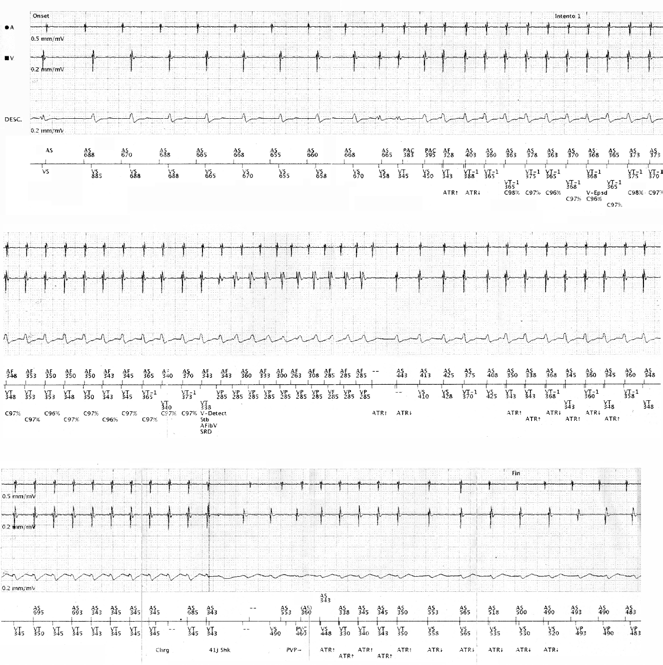
Figura 1. Interrogación por telemetría. En la primera línea se muestra el inicio del episodio diagnosticado como VT-1; en la segunda línea, una de las terapias de estimulación antitaquicardia administrada; en la tercera, el último de varios choques no efectivos.

Figura 2. El evento se inicia con una contracción prematura ventricular (Fig. 2-A). La taquicardia es registrada en la zona de detección de VT-1 y es tratada con estimulación antitaquicardia (Fig. 2-B); en vista de la persistencia de la taquicardia, el dispositivo administró varios choques sin lograr revertirla; poco después del último choque (Fig. 2-C), se observa un intervalo VA inicialmente largo, que se recupera progresiva y rápidamente, pocos latidos después (Fig. 2-D), la taquicardia cesa espontáneamente. (véase explicación en el texto).
Referencias
1. Enríquez A, Ellenbogen KA, Boles U, Baranchuk A. Atrioventricular Nodal Reentrant Tachycardia in Implantable Cardioverter Defibrillators: Diagnosis and Troubleshooting. J Cardiovasc Electrophysiol. 2015 Nov;26(11):1282-1288. doi: 10.1111/jce.12772.
2. Csanadi Z, Klein GJ, Yee R, Thakur RK, Li H. Effect of dual atrioventricular node pathways on atrioventricular reentrant tachycardia. Circulation. 1995 May 15;91(10):2614-8. doi: 10.1161/01.cir.91.10.2614
3. Goldberger JJ, Passman R, Arora R, Kadish AH. A higher than expected prevalence of AV nodal reentrant tachycardia in patients receiving implantable cardioverter-defibrillators. Pacing Clin Electrophysiol. 2011 May;34(5):584-6. doi: 10.1111/j.1540-8159.2010.03012.x.
